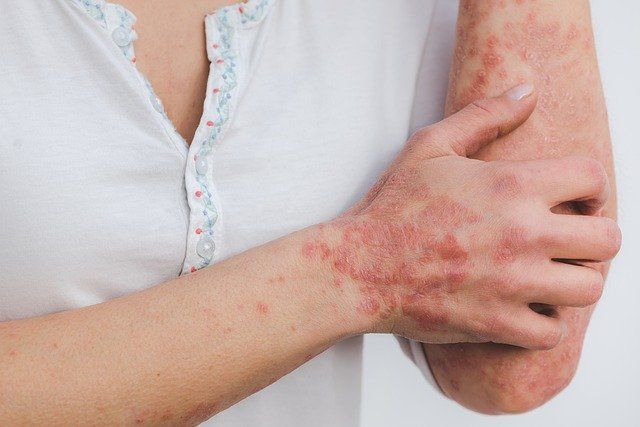
L’Artrite Psoriasica (AP) è una malattia reumatica infiammatoria cronica associata alla psoriasi. Viene classificata con le spondiloartriti sieronegative (assenza del fattore reumatoide) e presenta una vasta eterogeneità del tipo di presentazione, del decorso e delle articolazioni colpite. In un elevato numero di casi il coinvolgimento erosivo poliarticolare, al pari di quanto osservato nell’Artrite Reumatoide (AR), è responsabile di disabilità e riduzione della qualità della vita. A differenza della Spondilite Anchilosante e delle forme reattive para-infettive non vi è una stretta associazione con l’antigene HLAB27. L’AP si manifesta in circa il 5-30% dei malati di psoriasi e, nella popolazione generale, la sua prevalenza è sottostimata, soprattutto perché l’AP può essere diagnosticata in soggetti con familiarità di primo grado con portatori di psoriasi.
Il picco di incidenza è tra i 20 e i 40 anni senza distinzioni tra i sessi.
Quadro clinico
In oltre il 75% dei casi l’insorgenza della psoriasi precede l’artrite. In un paziente con psoriasi il rischio di sviluppare AP è maggiore se ha familiarità per AP, se la psoriasi è estesa e se è localizzata anche alle unghie o se è presente l’antigente HLA B27 o B7.
In base al tipo e alla localizzazione del coinvolgimento infiammatorio articolare vengono classicamente distinti diversi tipi di AP.
La variante più frequente è quella simil-reumatoide, a differenza di quanto ritenuto in passato, dove si osserva una poliartrite simmetrica che coinvolge le piccole articolazioni delle mani e dei piedi. A differenza dell’AR sono frequente colpite le articolazioni interfalangee distali delle mani. In queste sedi si possono osservare erosioni e deformazioni che sono clinicamente e radiologicamente difficilmente distinguibili dalla variante erosiva dell’osteoporosi. La dattilite, con tumefazione in toto e rossore di un dito, per il coinvolgimento infiammatorio delle strutture peri-articolare ed edema linfatico infiammatorio, è una manifestazione caratteristica della AP. Anche le grandi articolazioni sono spesso coinvolte in modo asimmetrico dal processo infiammatorio.
Nella variante spondilitica si verifica il coinvolgimento infiammatorio del rachide e delle articolazioni sacroiliache. Il dolore è notturno, migliora con il movimento ed è mitigato dai FANS.
La ridotta componente dolorosa dell’AP, rappresenta un elemento di sottovalutazione del quadro clinico e ritardo diagnostico. Si possono osservare forme con mutilazioni articolari e deformità di grado evoluto (dita a cannocchiale) decorse in modo poso sintomatico.
Frequente è la monoartrite di ginocchio, responsabile di un elevato numero di manovre chirurgiche ortopediche sia diagnostiche (biopsia sinoviale) sia terapeutiche (sinoviectomia).
Nei soggetti con AP sono frequenti le entesiti, multiple o isolate. Il coinvolgimento del tendine di Achille, la fascite plantare, la flogosi delle inserzioni muscolo-tendinee pelviche sono frequenti.
In alcuni soggetti con AP può esservi coinvolgimento oculare (congiuntivite, uveite), come in altre spondilo-artriti.
L’esordio dell’AP è generalmente subdolo e il decorso variabile tra forme persistenti e forme con artrite episodica.
Diagnosi
La presenza di psoriasi, anche minima (localizzazione al cuoio capelluto o pitting ungueale) o familiarità per tale malattia va ricercata in ogni soggetto, soprattutto giovane, che presenti artralgia, artrite, rachialgia, entesite o tendinite. Non vi è correlazione tra il tipo di psoriasi e il tipo e grado di coinvolgimento articolare. Quando è evidente artrite delle interfalangee distali, è presente psoriasi ungueale nella maggior parte dei casi. La dattilite singola può generare confusione diagnostica differenziale con infezione della falange distale o con l’artrite gottosa. La diagnosi differenziale con la gotte è talvolta difficile perché l’uricemia può dimostrarsi moderatamente incrementata nei malati di psoriasi. In questo caso la necessità di dimostrare l’assenza dei cristalli di acido urico nel liquido sinoviale può rappresentare una importante indicazione dell’artrocentesi diagnostica.
L’aspetto delle mani del soggetto con AP che coinvolge le falangi distali induce difficoltà diagnostico-differenziale con l’osteoporosi erosiva delle mani. Sono evidenti noduli e deviazioni della falange ungueale che clinicamente sono sovrapponibili ai quadri artrosici.
Caratteristica dell’entesite achillea è la formazione di speroni calcaneali, radiologicamente osservabili, e, talvolta, la calcificazione si estende lungo la fascia plantare. La radiologia convenzionale delle grandi articolazioni non è utile nelle fasi iniziali del processo infiammatorio. La dimostrazione ecografico in risonanza magnetica di versamento articolare, sinovite e entesite possono essere di maggiore ausilio diagnostico e fare escludere altre patologie dell’articolazione (legamentose, meniscali, ecc).
Nel caso di coinvolgimento della colonna vertebrale la radiologia può fare evidenziare caratteristiche distintive rispetto alla Spondilite Idiopatica. Nella AP la formazione di sindensmofiti è caratteristicamente asimmetrica, così come può esserlo la sacro ileite, a differenza della Spondilite Anchilosante. Il fattore reumatoide è assente nella AP. Gli indici laboratoristici di infiammazione (VES e PRC) sono incrementati, ma possono essere assenti in taluni casi, specie nella variante con coinvolgimento entesitico o assiale limitato.
Terapia
Nelle varianti persistenti e aggressive di artrite psoriasica la terapia anti-reumatica viene protratta, come nell’AR, a lungo termine per rallentare il decorso del danno anatomico articolare e la conseguente disabilità. La diagnosi e il trattamento precoci sono indispensabili per modificare il decorso della AP aggressiva. L’atteggiamento terapeutico per modificare il decorso della AP aggressiva. L’atteggiamento terapeutico dell’AP non differiscono da quello adottato nella artrite reumatoide. Oltre ai farmaci sintomatici anti-infiammatori non steroidei o steroidei a bassa posologia, vengono impiegati farmaci anti-reumatici che si siano dimostrati in grado di ridurre i sintomi e l’evoluzione distruttiva dall’artrite, come Sulfasalazina (SSZ), il Methotrexate (MTX), la ciclosporina (CSA) e la Leflunomide (LEF). MTX e CSA sono in grado di ridurre anche le lesioni cutanee psoriasiche.
La gestione a lungo termine di questi farmaci prevede che il paziente venga seguito nel tempo dallo specialista reumatologo.
Nei casi resistenti a tali terapie, là dove il quadro clinico artritico e/o l’eluzione del danno articolare non siano controllabili, trovano indicazioni i farmaci biologici anti-TNF, dispensati e gestiti in ambienti specialistici di riferimento. Anche nell’AP Infliximab, Etanercept, Adalimumab, Golimumab e Certulizumab rappresentano il trattamento più efficace nei casi ad evoluzione aggressiva e resistenti alle terapie convenzionali. Questi farmaci rappresentano anche la terapia più innovativa ed efficace per la psoriasi grave. Nel capitolo dedicato all’Artrite Reumatoide vengono descritti questi farmaci e la novità rappresentata dai biologici-biosimilari. Sono in fase di approvazione anche altri farmaci biotecnologici e chimici (piccole molecole) che arricchiranno l’armamentario terapeutico contro l’Artrite Psoriasica.
Dr. Roberto Gorla
U.O. Reumatologia Immunologica Clinica ASST Spedali Civili di Brescia