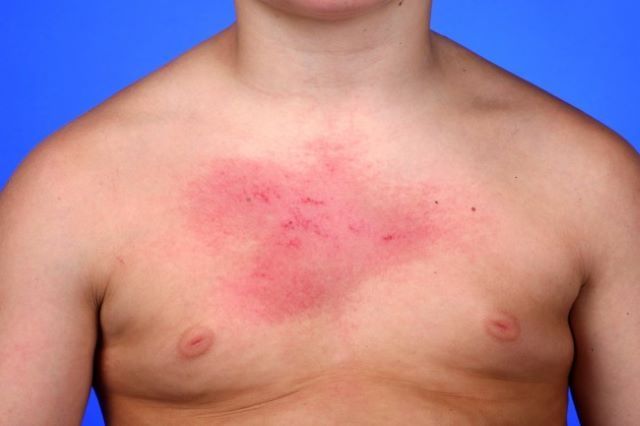
La dermatomiosite è una malattia infiammatoria muscolare a patogenesi autoimmune con caratteristiche cutanee; si differenzia dalla polimiosite che colpisce preferenzialmente il sistema muscolare, ma le due condizioni possono dunque coesistere.
È una malattia rara (ne sono affetti 4 soggetti su 100.000) che può colpire sia bambini, di età compresa tra i 5 ed i 15 anni, che adulti con insorgenza tra i 40 e i 60 anni. Può presentarsi in entrambi i sessi, sebbene sembri colpire prevalentemente le donne, con un rapporto di 3:1, come spesso accade quando si parla di malattie autoimmuni. La causa è idiopatica, dunque ad oggi non è stata ancora chiarificata, ma sembrano costituire fattori di rischio la presenza di infezioni virali e/o tumori. I segni clinici propri della patologia riguardano debolezza muscolare (miastenia) localizzata prevalentemente a livello prossimale degli arti (braccia e gambe, principalmente nei segmenti più vicini al corpo), e manifestazioni cutanee quali rash (un’alterazione dell’aspetto della pelle dovuto ad irritazioni) e papule (lesioni in rilievo della pelle); in stadi particolarmente avanzati la malattia può arrivare ad interessare anche gli organi interni, quali polmoni e cuore, rendendosi così responsabile di complicazioni anche gravi.
Diagnosi
Per stabilire se determinati segni e sintomi sono da imputare alla dermatomiosite, il medico ricorre a un esame obiettivo e ad alcuni test strumentali e di laboratorio. Tra i vari tipi di miosite, la dermatomiosite è forse la forma più semplice da diagnosticare, in quanto abbina il dolore muscolare (che è comune a tante altre patologie) a segni sulla cute ben particolareggiati.
Esame obiettivo
Durante l'esame obiettivo, il medico chiede al paziente di descrivere i sintomi avvertiti e l'esatta ubicazione del dolore. Dopodiché, si dedica all'osservazione dei segni cutanei (rash) e alla palpazione dei muscoli dolenti (N.B: in caso di dermatomiosite e di miosite in generale, i muscoli risultano spesso molli e come se avessero dei granuli al loro interno). Infine, analizza la storia clinica del malato, indagando l'eventuale presenza di malattie attuali e pregresse.
Esami di laboratorio
Gli esami di laboratorio consistono in:
- Quantificazione dei livelli sanguigni di creatinchinasi, aldolasi, autoanticorpi e antigeni tumorali. Il loro dosaggio in un piccolo campione di sangue è molto utile ai fini diagnostici, perché in un individuo con dermatomiosite risultano superiori alla norma. Per esempio, la creatinchinasi è molto elevata, anche 50 volte in più del normale (N.B: la creatinchinasi elevata è indice di un danno muscolare).
- Biopsia cutanea. Consiste nella raccolta e nella successiva analisi, in laboratorio, di un piccolo campione di cellule cutanee provenienti dalla zona colpita dall'eruzione.
Questo esame rappresenta uno dei metodi più attendibili per diagnosticare la dermatomiosite e per escludere patologie dai sintomi simili. - Biopsia muscolare. Consiste nella raccolta e nella successiva analisi, in laboratorio, di un piccolo campione di cellule muscolari provenienti dalle zone dolenti.
Sebbene sia utile per rilevare eventuali danni o infezioni ai muscoli, è meno attendibile della biopsia cutanea.
Esami strumentali
I possibili esami strumentali sono:
- Elettromiografia. Serve per misurare l'attività elettrica dei muscoli. Non è per nulla invasivo.
- Risonanza magnetica nucleare (RMN). Grazie alla creazione di campi magnetici, la RMN fornisce un'immagine dettagliata dei muscoli. Non è un esame invasivo.
- RX-torace. Serve per valutare qual è lo stato di salute dei polmoni. È importante quando c'è il sospetto di un interessamento polmonare. È considerato un esame invasivo perché espone il paziente a una dose minima di radiazioni ionizzanti.
Fattori di rischio
Tra i fattori che possono essere considerati correlati o scatenanti per l’insorgenza della dermatomiosite si annoverano:
- Predisposizione genetica
- Esposizione ad alcune tipologie di virus (ad esempio i Coxsackie B)
- Assunzione di alcuni farmaci utilizzati nel trattamento delle forme più gravi di artrite reumatoide (ad esempio la D-penicillamina), nonché immunoglobuline anti-virali e farmaci antiinfiammatori
- Tumori preesistenti a causa del rilascio di tossine
Sintomi
La dermatomiosite induce un graduale deterioramento muscolare la cui sintomatologia si manifesta in forma di:
- Mialgia (dolore muscolare)
- Miastenia: forte debolezza muscolare che riguarda prevalentemente i muscoli prossimali (“prossimale” può essere interpretato come “più vicino al centro del corpo”)
- Atrofia muscolare: riduzione della massa e del tono muscolare
- Indolenzimenti muscolari.
Le espressioni cutanee della malattia comprendono invece:
- Papule (lesioni in rilievo della pelle)
- Rash cutaneo (alterazioni dell’aspetto e del colore della pelle dovuto ad irritazioni)
- Eritema (rossore), principalmente su palpebre e sul dorso delle mani
- Edema (gonfiore) localizzato sulle palpebre, che comporta una notevole difficoltà nell’apertura degli occhi
- Macchie rosse su palpebre, torace, schiena, ginocchia e gomiti.
Il paziente affetto da dermatomiosite può inoltre sviluppare sclerodermia, ovvero un ispessimento della cute che può arrivare a coinvolgere anche gli organi interni, tra cui:
- Reni
- Cuore
- Esofago
- Intestino
- Polmoni
- e sviluppando potenzialmente anche
- Infiammazione delle articolazioni
- Alterazioni ed anomalie cardiache
- Disfagia
- Compromissione della muscolatura respiratoria
Complicazioni
La dermatomiosite può presentarsi contestualmente ad altre condizioni:
Fenomeno di Raynaud, ossia un’alterazione della circolazione sanguigna caratterizzata da una riduzione del flusso nei vasi delle regioni periferiche (dita, naso, orecchi, …) che divengono fredde ed intorpidite. La condizione si presenta in risposta al freddo o come reazione ad uno stress emotivo particolarmente intenso. Malattie autoimmuni quali:
- Lupus
- Artride reumatoide
- Sclerodermia
Malattie polmonari interstiziali (ad esempio interstiziopatia polmonare) che si manifestano con un accumulo di cellule infiammatorie nel tessuto polmonare che può avere, come conseguenza, l’irrigidimento della trama fibrosa dei polmoni a causa della formazione di tessuto cicatriziale. Varie tipologie di neoplasia localizzate in diversi distretti corporei; nel 10-30% dei soggetti con dermatomiosite questa viene infatti definita una malattia paraneoplastica, ovvero correlata alla presenza di tumore, sebbene non sia conseguenza dell’invasività della neoplasia tramite metastasi, ma per la tossicità dello stesso anche in zone distali. Tali tumori sono localizzati prevalentemente in alcune zone specifiche:
- Polmoni
- cervice uterina
- tratto gastrointestinale
- seno
- ovaie
- pancreas
Diagnosi
La diagnosi di dermatomiosite viene effettuata partendo da un primo esame obiettivo e dalla raccolta della storia anamnestica del paziente che presenta la sintomatologia, andando ad individuare la compresenza di dolore e/o debolezza muscolare e segni presenti sulla cute. Dunque, inizialmente, il medico effettuerà:
- Esame obiettivo e l’osservazione clinica del rash cutaneo
- Prove di valutazione della forza muscolare
Il sospetto di dermatomiosite e la definitiva diagnosi devono essere avvalorati mediante l’utilizzo di esami strumentali, tra cui:
- Analisi del sangue per la misurazione degli enzimi muscolari e valutarne l’innalzamento (creatina chinasi e lattatodeidrogenasi)
- Biopsia cutanea e muscolare
- Elettromiografia degli arti inferiori e superiori al fine di verificare la funzionalità muscolare e i muscoli interessati
- Radiografia del torace per verificare la presenza di eventuali danni polmonari
- Risonanza magnetica (RM)
Cura
La dermatomiosite non può essere definitivamente curata, ma può essere trattata efficacemente al fine di diminuire la sintomatologia cutanea ed aumentare la forza muscolare. I farmaci più utilizzati a questo scopo sono:
- Corticosteroidi in dose e modalità variabili (ad esempio prednisone e metilprednisolone)
- Immunosoppressori che riducano la risposta autoimmune e il relativo stato infiammatorio
- Immunoglobuline endovena (IV-Ig) tramite trasfusione del plasma da parte di un donatore
La terapia farmacologica dev’essere coadiuvata da altre tipologie di trattamenti ed accorgimenti:
- Fisioterapia per favorire la forza muscolare ed evitarne il deterioramento
- Logopedia in quei soggetti che hanno manifestato problemi di deglutizione per la risoluzione della disfagia
- Terapia psicologica, volta a fornire un efficace sostegno mirato al miglioramento della qualità della vita del paziente
- Cura dello stile di vita (attività fisica regolare, dieta varia e bilanciata)
- Attenzione nell’esposizione al sole a causa della sensibilità delle zone interessate dai segni cutanei.
Terapia riabilitativa
A seconda della gravità dei sintomi, i pazienti con dermatomiosite potrebbero aver bisogno di sottoporsi a:
- Fisioterapia. Grazie all'aiuto di un fisioterapista esperto, il paziente può mantenere un discreto tono muscolare, anche a dispetto del deterioramento progressivo a cui vanno incontro i muscoli. È fondamentale che i malati imparino a eseguire gli esercizi motori in piena autonomia, in maniera tale da poterli svolgere anche a casa, nel loro tempo libero.
- Terapia del linguaggio. È indicata per i pazienti con problemi di deglutizione, in quanto aiuta a ridurne la gravità.
- Dieta adeguata. Chi ha problemi ad alimentarsi, è bene che sappia quali cibi mangiare per un corretto apporto nutrizionale. Pertanto, un dietista si occuperà di preparare una dieta commisurata all'età e alle esigenze del malato.
Chirurgia
L'unico trattamento chirurgico a cui si può ricorrere in caso di dermatomiosite è quello per la rimozione dei depositi di calcio a livello cutaneo e muscolare (calcinosi).
Malattie reumatiche - Redazione reumatoide.it - Dicembre 2021